東北労災病院大腸肛門外科、炎症性腸疾患センター 高橋 賢一
1.炎症性腸疾患とは?
消化管に炎症や潰瘍を生じ、出血、下痢、体重減少、発熱などの症状を起こす疾患の総称です。英語のInflammatory Bowel Diseaseを略してIBDとも呼ばれます。一般的には、原因が明らかな(特異的)感染性腸炎や薬剤性腸炎は含めず、原因不明(非特異的)で慢性の経過をたどる、潰瘍性大腸炎とクローン病の2疾患を指します。世界的には、欧州、北欧や北米に高頻度で、日本、オーストラリア、ニュージーランド、南アフリカは中等度とされています。他のアジア、アフリカ、南米には少ないとされていますが、近年その発生率が上昇していることが報告されています。日本での発生率は欧米と比べて五分の一から十分の一と推定されていますが、患者数は急激に増加しています。日本では、厚生労働省の難治性疾患政策研究事業の指定難病となっており、公費で医療費が補助されています。
2.潰瘍性大腸炎とは? ―その疫学と病因―
潰瘍性大腸炎は、大腸の粘膜にびらん(粘膜がただれること)や潰瘍(粘膜が剥がれること)ができる大腸の炎症性腸疾患です。英語のulcerative colitisを略してUCとも呼ばれます。日本では潰瘍性大腸炎の患者数は年々増加の一途を辿っています。全国の有病者数の調査については全国の病院を対象とした郵送による全国疫学調査が行われており、2015年の時点で約22万人の患者数であったと推計されています。男:女比は1.24 : 1と推計され、性差はほぼみられませんでした。発症年齢は10代から30代が最も多いとされていますが、近年、50歳以上の高齢で発症する患者が増えていることが報告されています。病因については、遺伝的要因、食事や腸内細菌など環境因子、免疫異常などが複合しているとされていますが、いまだ特定されていません。
3.潰瘍性大腸炎の症状・分類
潰瘍性大腸炎を発症すると、粘血便や下痢、腹痛、腹部不快感など消化器症状に加え、発熱や倦怠感、体重減少などの全身症状がみられます。診断は大腸内視鏡検査によって行われ、直腸から連続的に口側に広がるびらんや潰瘍が特徴的です。そしてその病変の広がる範囲により、直腸炎型、左側大腸炎型、全大腸炎型(脾弯曲部より口側まで広がるもの)に分類されます(図1)。また病気の活動性により、症状が無く内視鏡検査でも炎症のない時期を寛解期、症状があるか内視鏡検査で炎症のある時期を活動期と呼びます。潰瘍性大腸炎では様々な臨床経過をたどることが知られており、寛解期と活動期を繰り返す再燃緩解型が最も多いですが、1回だけの発作を起こす初回発作型、発症から半年以上活動期が持続する慢性持続型、きわめて激烈な症状で発症する急性劇症型(急性電撃型)に分類されます。また重症度については、血便の回数や程度に加え、発熱など全身症状、貧血の程度などにより、軽症、中等症、重症に分類されます。
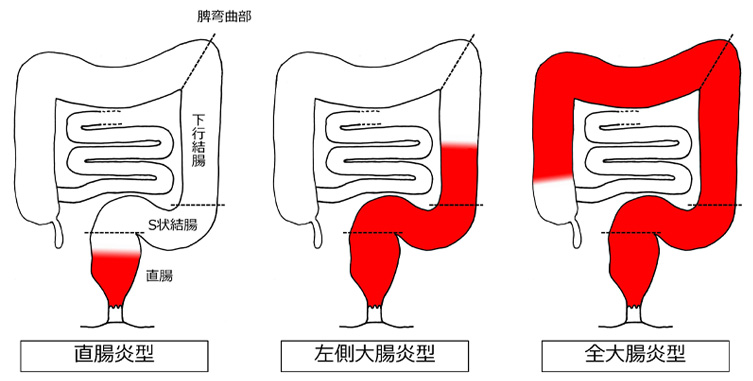
図1 病変の広がりによる潰瘍性大腸炎の病型分類
4.潰瘍性大腸炎の治療
活動期には寛解期に導入させるための治療(寛解導入療法)を行い、寛解期には寛解状態を長く維持させるための治療(寛解維持療法)を行うのが治療の原則です。
(1)薬物治療:直腸炎型では5-アミノサリチル酸(5-ASA)製剤の経口剤や注腸剤、坐剤およびステロイドの注腸剤や坐剤、注腸フォーム剤が用いられます。左側大腸炎型や全大腸炎型の軽症では5-ASA製剤の経口剤や注腸剤、ステロイドの注腸剤や注腸フォーム剤が用いられます。中等症ではこれらに加え、ステロイドの経口剤やカロテグラストメチル経口剤が用いられます。重症では入院の上で全身状態の改善を図りつつ、ステロイドの点滴静注が行われます。効果のみられない場合はステロイド抵抗と言われますが、タクロリムスなど免疫抑制剤や各種生物学的製剤*1、JAK阻害剤*2のいずれかの治療が行われます。中等症や重症でステロイドにより寛解となった場合、ステロイドの長期大量投与は様々な副作用が問題となるため徐々に減量し中止しますが、減量中に再燃する(症状や炎症がぶり返す)ことがあり、これをステロイド依存といいます。ステロイド依存例に対してはアザチオプリンなどの免疫調節薬が併用されますが、十分な効果が得られない場合は生物学的製剤*1やJAK阻害剤*2のいずれかの治療が行われます。なお、ステロイド抵抗例とステロイド依存例をあわせて難治例といいます。
*1…インフリキシマブ、アダリムマブ、ゴリムマブ、ウステキヌマブ、ベドリズマブ、ミリキズマブ
*2…トファシチニブ、フィルゴチニブ、ウパダシチニブ
(2)血球成分除去療法:ステロイド抵抗例やステロイド依存例に対し、顆粒球吸着療法(GMA)が用いられます。
(3)外科治療:重症例で炎症が強い場合は大腸に穴が開くことがあり(穿孔)、大量に出血することや、大腸がひどく拡張する(中毒性巨大結腸症)こともあります。このような場合には緊急で手術が必要となります。また、長期に炎症が持続した場合に大腸癌が合併しうることが知られており、この場合も手術が必要となります。内科的治療が効きにくい難治例では、入退院を繰り返し生活に支障を来したり、治療薬の副作用が問題となったり、小児で成長障害を伴うような場合に手術を選択することがあります。手術の方法は大腸全摘ですが、大腸粘膜をすべて切除して小腸を肛門につなぐ回腸嚢肛門吻合術と、大腸(直腸)をわずかに残して小腸を肛門管につなぐ回腸嚢肛門管吻合術が標準的な手術方法です(図2)。それぞれに排便機能や残存粘膜のフォローアップの必要性といった点で一長一短があります。肛門機能が不良な場合や直腸癌を合併した場合には大腸全摘・永久回腸人工肛門造設術が行われます(図2)。潰瘍性大腸炎の手術にあたっては、通常の手術と異なった知識や技術が要求されますので、経験豊富な病院での治療がおすすめです。
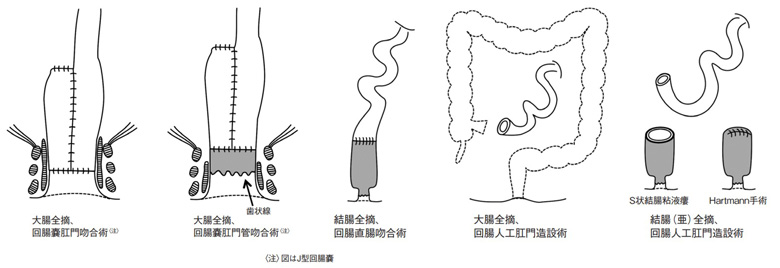
図2 潰瘍性大腸炎に対する主な手術術式(潰瘍性大腸炎・クローン病診断基準・治療指針.令和4年度改訂版より)
5.クローン病とは? ―その疫学と病因―
クローン病は1932年に米国のクローン博士が報告した回腸(大腸寄りの小腸)の限局性腸炎ですが、後に小腸のみならず大腸にも病変を生ずることがわかり、現在では口腔から肛門まで消化管全域に病変を生ずる疾患であることがわかっています。英語のCrohn’s diseaseを略してCDとも呼ばれます。潰瘍性大腸炎と同様、日本での患者数は年々増加の一途を辿っています。全国の病院を対象とした郵送による有病者数の調査が行われており、2015年の時点で約7万人の患者数であったと推計されています。男:女比は2.40 : 1と推計され、潰瘍性大腸炎と異なり男性優位です。発症年齢は10代から20代が最も多いとされ、高齢での発症は少ないとされています。病因については潰瘍性大腸炎と同様、遺伝的要因、食事や腸内細菌など環境因子、免疫異常などが複合しているとされていますが、いまだ特定されていません。
6.クローン病の症状・分類
クローン病を発症すると、下痢や腹痛など消化器症状に加え、痔瘻や肛門痛など肛門部症状、倦怠感や貧血、体重減少、発熱などの全身症状がみられます。血便もみられますが、潰瘍性大腸炎と比べると頻度は少ないです。主に小腸、大腸がおかされますが、病変部位の分布により、小腸病変のみの小腸型、大腸病変のみの大腸型、両方に病変を有する小腸大腸型に分類されています(図3)。小腸大腸型が最も多く、次いで小腸型、大腸型の順となっています。潰瘍性大腸炎では浅い潰瘍やびらんが連続してみられるのに対し、クローン病では深い潰瘍が飛び飛びに(非連続的に)みられるのが特徴で、縦に長い縦走潰瘍や、縦横に走る深い潰瘍に取り残された粘膜が石畳状になる敷石像がよく見られます(図4)。また病態による分類も行われており、深い潰瘍により瘻孔(腸管同士あるいは膀胱などの他臓器との間に交通ができるもの)や穿孔(腸に穴があくもの)を起こす穿通型、潰瘍の治癒と再発を繰り返すことより腸が狭くなる狭窄型、穿通も狭窄もない炎症だけの炎症型の3型に分けられます。潰瘍性大腸炎と同様、活動期と寛解期に病期分類されますが、活動期の重症度は、下痢、腹痛、発熱などの症状や血液検査結果から軽症、中等症、重症に分けられ、各重症度に応じて治療指針が定められています。
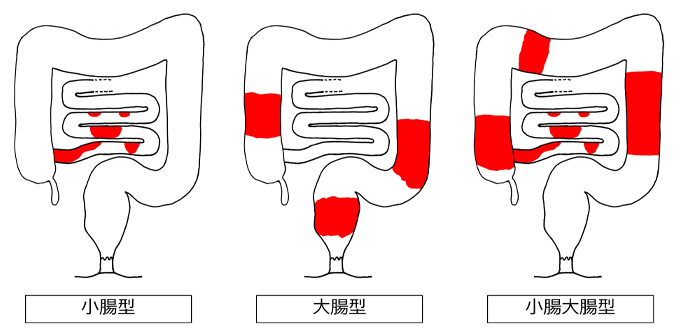
図3 病変の存在部位によるクローン病の病型分類
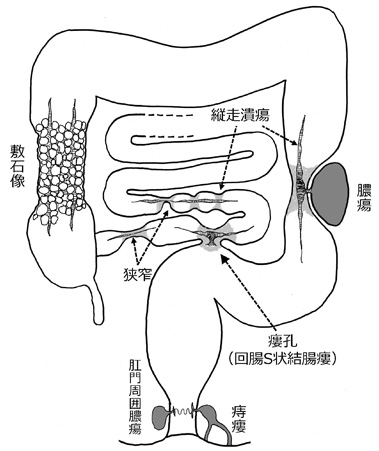
図4 クローン病に特徴的な病変
7.クローン病の治療
活動期には寛解期に導入させるための治療(寛解導入療法)を行い、寛解期には寛解状態を長く維持させるための治療(寛解維持療法)を行うのが治療の原則です。
(1)薬物治療:5-ASA経口製剤は軽症から中等症の寛解導入療法や、寛解維持療法に用いられます。ステロイド経口製剤は中等症から重症の寛解導入療法に用いられ、重症ではステロイド静注も用いられます。ステロイド製剤は長期的には副作用が問題となるため、寛解導入されたら他の薬剤による寛解維持療法を行いつつ減量・離脱を行います。全身性の副作用が少ないステロイドであるブデソニド経口製剤は軽症から中等症の寛解導入に用いられます。アザチオプリンなどの免疫調節薬はステロイドの離脱が困難なときに併用で用いられたり、寛解維持に用いられたりします。また、これらの薬剤に併用する形で、メトロニダゾールやシプロフロキサシンなどの抗菌薬が症状緩和の目的で使用されることもあります。ステロイドや栄養療法などによる寛解導入療法が無効な場合には、生物学的製剤であるインフリキシマブ、アダリムマブ、ウステキヌマブ、ベドリヅマブ、リサンキズマブ、JAK阻害剤であるウパダシチニブが用いられます。これらの製剤は寛解導入後にそのまま寛解維持療法にも用いることができます。
(2)栄養療法:成分栄養剤(エレンタール)は、日本では経管栄養療法または経口投与で広く用いられており、寛解導入、寛解維持の双方に有効です。副作用がほとんどなく、栄養改善効果も期待できるのが特徴で、小児では特に優先して行うのが望ましいです。重症例、合併症を有する例では、特に手術を視野に入れた場合には、絶食の上で完全静脈栄養療法が用いられます。
(3)血球成分除去療法:通常治療で効果不十分で、大腸病変に起因する症状が残る中等症から重症の症例に対し、顆粒球吸着療法(GMA)が用いられます。
(4)内視鏡的バルーン拡張術:腹痛など症状の原因となっている腸管の狭くなったところ(狭窄部)に内視鏡が到達可能で、瘻孔などの合併症がない場合、内視鏡的バルーン拡張術を行うことがあります。手術を避ける手段として有効ですが、腸に穴が開いたり(穿孔)、出血したりなど偶発症の可能性があることには注意が必要です。
(5)外科治療:病変部で腸が狭くなったり(狭窄)、瘻孔ができたり膿がたまったり(膿瘍)、あるいは穿孔や大量出血を起こすなどの合併症を伴った場合に手術を行います(図4)。外科治療の原則は、合併症の原因となっている腸管のみを切除し、正常な部分をできる限り残す小範囲切除です。病変部であっても合併症を伴っていなければ切除せずに残し、術後の内科治療に委ねます。短い狭窄の場合は切除せずに拡張するだけの狭窄形成術を用いることもあります(図5)。特に重症な直腸肛門病変を有する患者さんに対しては、人工肛門を造設することがあります。また、長期に炎症が持続した場合に癌を合併することが知られており、この場合も手術が必要となります。クローン病の手術にあたっては、通常の手術と異なった知識や技術が要求されますので、経験豊富な病院での治療がおすすめです。
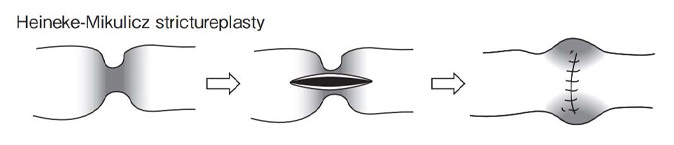
図5 クローン病に対する狭窄形成術(潰瘍性大腸炎・クローン病診断基準・治療指針.令和4年度改訂版より)
(6)肛門病変に対する治療:クローン病では半数以上の患者で肛門病変を合併することが知られていますが、インフリキシマブ、アダリムマブなどの生物学的製剤は肛門病変の治療にも効果が期待できます。特に多くみられる肛門周囲膿瘍や痔瘻に対してはメトロニダゾールなど抗菌薬の内服治療も行われますが、外科治療としては膿の排出を促すシートン留置術が行われます。最近、脂肪由来間葉系幹細胞による再生医療等製品ダルバドストロセルが生物学的製剤の無効な痔瘻に対して使用可能となりました。クローン病の肛門病変の詳細につきましては「肛門の病気:クローン病の肛門病変」をご参照下さい。
8.まとめ
炎症性腸疾患はいまだ病因が解明されていない難病ですが、次々と新たな治療方法が開発され、毎年のように新たな治療薬が登場するなど大きく進歩しています。学業や仕事に取り組みながら治療を継続することも十分に可能となっています。一方、慢性疾患であるので、長期にわたる治療経過中に種々の合併症や癌などで手術が必要となることもあります。適切な時期での診断と手術を受けることができれば、術後も普通に生活することができますので、どうか定期的な通院を継続して、適切な治療とフォローアップを受けていって欲しいと思います。
参考ホームページ
- 難病情報センター:https://www.nanbyou.or.jp/
- 「難治性炎症性腸管障害に関する調査研究」班 患者さん・家族情報:http://www.ibdjapan.org/patient/
- 特定非営利活動法人日本炎症性腸疾患協会(CCFJ):http://ccfj.jp/
- 一般社団法人日本炎症性腸疾患学会:https://www.jsibd.jp/
【この記事をみた方はこちらもどうぞ】

