福島県立医科大学会津医療センター 小腸大腸肛門科学講座 遠藤 俊吾
Q1.大腸CT検査で、何がわかるのですか?
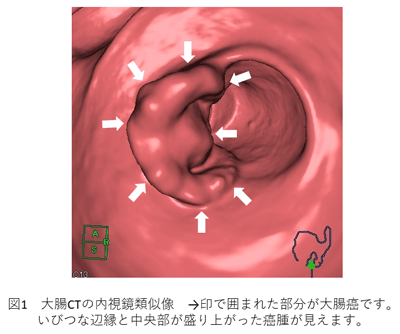
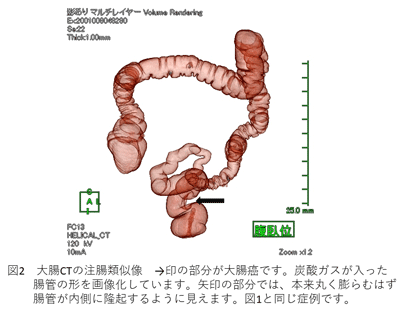
画像診断装置の発達と画像解析の進歩により、医療の分野でも3次元画像が使えるようになりました。大腸CT検査においては、CT検査*により得られた画像情報から、大腸内視鏡検査**や注腸検査***に類似した画像(図1、2)を作り出すことが可能となり、大腸の形態的変化を画像化し、大腸癌や大腸ポリープ、大腸憩室などの様々な大腸疾患を診断することが出来ます。日本では大腸癌の術前検査として臨床応用されていましたが、欧米での臨床試験をはじめ、日本でも多施設共同臨床試験(JANCT****)による大腸腫瘍に対する精度検証が行われ、大腸がん検診の精密検査の一つとして認識されるようになりました。
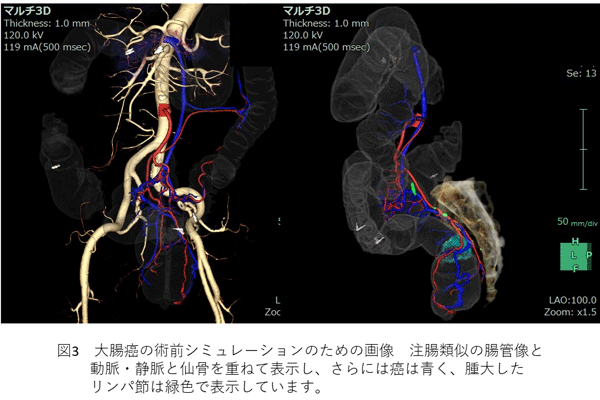
手術前の検査としては、注腸類似画像に血管や骨などの画像を重ねることにより(図3)、手術のシミュレーションが可能で、腹腔鏡手術の普及に寄与しています。
Q2.大腸内視鏡検査と同じように大量の下剤を内服するのですか?
大腸CT検査においても、診断能の高い画像を得るためには腸管の前処置が必要です。以前は大腸内視鏡検査と同様に2リットル程度の多量の下剤を飲んで、大腸をきれいにしてから検査を行う方法が一般的でしたが、最近では従来の半量以下の下剤でも高い診断能が得られることがわかり、実用化されています。この背景にはタギングと言われる前処置法の導入があります。減量した下剤と一緒に少量のバリウムなどの造影剤を内服すると、便には造影剤が混じりますが、ポリープには造影剤が混じらないことを応用して、便と大腸ポリープを鑑別する方法です。これにより、大腸CT検査の診断精度が向上しました。
Q3.検診の便潜血検査で、精査が必要と言われました。大腸CT検査を受けられますか?
大腸がん検診で、便潜血陽性となった場合の精密検査は内視鏡検査が基本です。日本でのがん死亡原因のうち、大腸癌が男性で3位、女性で1位と大腸がん死亡が多いことが指摘されています。その一方で、大腸がん検診の受診率が30~40%程度と低率で、精密検査が必要とされた方の受診率も60%程度にとどまります。精密検査の受診率が増加しない理由の一つに大腸内視鏡検査への不安があげられます。内視鏡検査ができない場合や人間ドックなどでは内視鏡検査を希望されない場合のオプションとして、大腸CT検査が使われています。大腸CT検査は欧米や日本での臨床試験の結果からは6mm以上の病変の診断においては大腸内視鏡検査に劣らない結果を得ていますが、丈の低い表面型大腸病変の診断能が低いことが弱点です。
アメリカでは大腸CT検査は、大腸内視鏡検査と同様に、大腸癌・腺腫に対する検診に有用とされ、ヨーロッパでは大腸内視鏡検査の代替検査と認められています。また、新型コロナウイルス感染が拡大する状況の中で、欧米では大腸内視鏡検査よりも感染機会の少ない大腸CT検査が推奨されています。
Q4.大腸内視鏡検査は大変だったと聞いたことがあります。大腸CT検査も同じですか?
大腸CT検査では、肛門から炭酸ガスを注入して、大腸を十分に膨らませてから、CT撮影を行います。癒着や腸が長いために内視鏡検査が難しい方でも、そうでない方と同じように検査が可能です。炭酸ガスを使う理由は、このガスは腸管からの吸収が早いからです。空気を注入した場合の100倍以上の早さで吸収されます。このため、検査直後の腹部の膨満感は、病院を出る頃には消失します。また、腸管の動きを抑える鎮痙剤や痛みに対する鎮静剤なども必要ありません。
大腸癌による狭窄や術後の癒着などにより、大腸全体の内視鏡検査が困難な症例に対しては、大腸CT検査は非常に有用で、内視鏡が到達しない部位の診断が可能となります。
Q5.検査にかかる時間はどれくらいですか?
内視鏡検査より短く、検査室に入ってから、検査室をでるまでが15分程度です。検査着に着替えていただき、CT装置の検査台に横になり、側臥位で肛門から6~7mmの細いチューブを挿入して、炭酸ガス注入装置で、腸管を拡張します。腹臥位(腹這い)と背臥位(仰向け)などの2つの体位でCT撮影をします。画像を確認して、肛門から挿入したチューブから腸管内のガスを脱気した後、チューブを抜いて、検査が終了します。大腸CT検査のメリットの一つとして、合併症がほとんどないことが、最近の全国調査で示されています。
Q6.検査の結果はすぐにわかりますか?
大腸CT検査では、2次元のCT画像のほかに、内視鏡類似像や注腸類似像などの3次元画像を作成して診断します。このため、診断結果がわかるまでは、大腸内視鏡検査よりも時間はかかります。当日に検査結果を説明する場合や翌日以降に再度受診していただき、結果を説明するなど、病院によって異なります。
Q7.大腸ポリープなどの病気がわかった場合はどうなるのですか?
内視鏡検査で大腸ポリープなどの病変を見つけた場合には、ポリープの表面構造や血管像から、良性や悪性、さらに内視鏡治療の適応などがその場である程度わかります。内視鏡的切除が可能な病変は検査時に切除することもあります。外科的切除が必要となる病変や病理検査が必要な病変に対しては生検を行い、病理診断にまわします。一方、大腸CT検査では形態の変化がわかるだけで、組織採取ができず、ポリープ切除などの治療もできません。大腸CT検査のデメリットの一つで、後日、大腸内視鏡検査を受けていただきます。このほかのデメリットとしては、放射線被曝が挙げられます。最近ではCT機器の進歩により放射線被曝を少なくした低線量撮影が行われています。
Q8.どこの病院でも検査できますか?
大腸CT検査が出来る施設は徐々に増えています。その中で、エビデンスに基づいた精度の高い検査が出来る施設での検査をお勧めします。日本消化器がん検診学会が認定した大腸CT検査技師認定施設や認定技師のいる施設は日本消化器がん検診学会のホームページ(https://www.jsgcs.or.jp/about/list/daichouct)で検索することが可能です。
*CT検査:検査台の周囲を回転するレントゲン装置により撮像し、身体の横断像や縦断像などを作成して診断する検査法です。
**大腸内視鏡検査:直径10~13mmの細長いチューブの先端にカメラを内蔵した内視鏡を肛門から大腸に入れて、大腸の粘膜面を調べる検査です。
***注腸検査:肛門から大腸の中にバリウムと空気を入れて、レントゲン撮影をする検査です。
****JANCT:正式名称は、「大腸3D-CT検査(CT colonography)と大腸内視鏡検査による大腸腫瘍検出能の精度比較に関する検討─コンピュータ支援診断を活用した多施設共同臨床試験:Japanese National CT Colonography Trial」。
【この記事をみた方はこちらもどうぞ】

